Aparatu reproductor masculín
| Aparatu reproductor masculín | ||
|---|---|---|
| Llatín | [TA]: Systema genitale masculinum | |
| [editar datos en Wikidata] | ||
El aparatu reproductor masculín ye l'encargáu de garantizar la reproducción nel varón. Ta formáu por órganos internos y esternos. Los principales órganos esternos son los testículos, l'epidídimo y el pene. Los testículos agospiar nel escrotu o sacu escrotal, formáu por un conxuntu d'envoltures que los cubrir y agospien. Les estructures internes son los conductos deferentes y les glándules accesories qu'inclúin la próstata y les glándules bulbouretrales.[1]
Los testículos producen espermatozoides y lliberen a sangrar hormones sexuales masculines (testosterona). Un sistema de conductos qu'inclúin el epidídimo y los conductos deferentes almacenen los espermatozoides y conducir al esterior al traviés del pene. Nel intre de les rellaciones sexuales produzse la eyaculación, que consiste na lliberación del líquidu seminal o semen. El semen ta compuestu polos espermatozoides producíos polos testículos y diverses secreciones de les glándules sexuales accesories.
Órganos esternos[editar | editar la fonte]
Testículos[editar | editar la fonte]
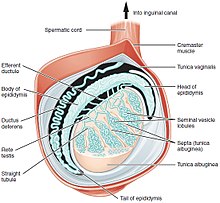
Son los principales órganos del sistema reproductor masculín. Producen les célules espermáticas y les hormones sexuales masculines. Atópense agospiaos nel escrotu o sacu escrotal, que ye un conxuntu d'envoltures que cubre y agospia a los testículos nel varón.
Pene[editar | editar la fonte]

Ye l'órganu copulador masculín, qu'intervien, amás, na escreción urinaria. Ta formáu pol cuerpu esponxosu y los cuerpos cavernosos. Nel interior del pene trescurre la uretra, una de que les sos funciones ye depositar la espelma mientres el coitu, y collo llograr la fecundación del óvulu.
Cuerpu esponxosu[editar | editar la fonte]
El cuerpu esponxosu ye la más pequeña de los trés columnes de texíu eréctil que s'atopen nel interior del pene (les otres dos son los cuerpos cavernosos). Ta allugáu na parte inferior del miembru viril. El glande ye la última porción y la parte más ancha del cuerpu esponxosu; presenta una forma cónica.
La so función ye la d'evitar que mientres la ereición, estrúyase la uretra, conductu pol que son espulsaos tanto'l semen como la orina.
Cuerpos cavernosos[editar | editar la fonte]
Los cuerpos cavernosos constitúin un par de columnes de texíu eréctil asitiaes na parte cimera del pene que s'enllenen de sangre mientres la ereición.
Epidídimo[editar | editar la fonte]
El epidídimo constituyir pola xunta y apelotonamiento de los conductos seminíferos. Estrémase una cabeza, cuerpu y cola que sigue col conductu deferente. Tien aproximao 5 cm de llargor por 12 mm d'anchu. Dende'l puntu de vista funcional, los conductos del epidídimo son los responsables tantu de la maduración como de l'activación de los espermatozoides (los cualos riquen ente 10 y 14 díes)
Conductos deferentes[editar | editar la fonte]
Los conductos deferentes son un par de conductos arrodiaos de músculu llisu, cada unu de 30 cm de llargu, aproximao, que conecten el epidídimo colos conductos eyaculatorios, Entemediando'l percorríu del semen.
Órganos internos[editar | editar la fonte]
Visícules seminales[editar | editar la fonte]
Segrega un líquidu alcalino mafosu que neutraliza l'ambiente acedo de la uretra. En condiciones normales esti líquidu representa alredor del 40% del semen.[2]
Conductu eyaculador[editar | editar la fonte]
Los conductos eyaculadores son parte de l'anatomía masculina; cada varón tien dos d'ellos. Empiecen a la fin de los conductos deferentes y terminen na uretra. Mientres la eyaculación, el semen pasa al traviés d'estos conductos y ye darréu espulsáu al traviés de la uretra que percuerre'l pene y desagua al esterior por aciu el meato urinariu.
Próstata[editar | editar la fonte]

La próstata ye un órganu glandular del aparatu genitourinario, esclusivu de los homes, con forma de castaña, alcontrada enfrente del rectu, debaxo y a la salida de la vexiga urinaria. Contién célules que producen parte del líquidu seminal que protexe y nutre a los espermatozoides conteníos nel semen.
Uretra[editar | editar la fonte]
La uretra ye'l conductu pol qu'escurre la orina dende la vexiga urinaria hasta l'esterior del cuerpu mientres la micción. La función de la uretra ye excretora en dambos sexos y tamién cumple una función reproductiva nel home al dexar el pasu del semen dende les visícules seminales hasta l'esterior.
Glándules bulbouretrales[editar | editar la fonte]
Les glándules bulbouretrales, tamién conocíes como glándules de Cowper, son dos glándules que s'atopen debaxo de la próstata. La so función ye secretar un líquidu alcalino que lubrica y neutraliza l'acidez de la uretra antes del pasu del semen na eyaculación. Esti líquidu puede contener espermatozoides (xeneralmente arrastraos), polo cual la práutica de retirar el pene de la natura antes de la eyaculación nun ye un métodu anticonceutivu efeutivu.
Vascularización y inervación[editar | editar la fonte]
Pene[editar | editar la fonte]
El pene recibe'l sangre arterial principalmente al traviés de l'arteria pudenda interna que da orixe a l'arteria peneana común, que estrémase en tres rames: arteria bulbouretral, arteria dorsal del pene y arteria cavernosa o media del pene. La torna venosa tien llugar al traviés de tres sistemes: superficial, entemediu y fondu.[3]
La inervación somática motora y sensitiva tien llugar por aciu los nervios pudendos que tamién tresporta les fibres del sistema nerviosu simpáticu, ente que les fibres del sistema nerviosu parasimpáticu algamen l'órganu al traviés de los nervios cavernosos que son los que faen posible'l procesu d'ereición.[3]

Xenética[editar | editar la fonte]
El xen SRY asitiáu en brazu curtiu del cromosoma Y ye'l responsable de la diferenciación sexual como varón, faciendo que se desenvuelva'l texíu testicular.[4][5][6]
Función[editar | editar la fonte]
Hormones sexuales masculines[editar | editar la fonte]
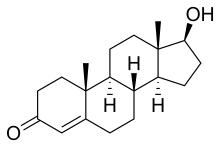
La principal hormona producida pol testículu ye la hormona sexual masculina o testosterona. Esta sustancia xunir a receptores androgénicos asitiaos en distintos llugares del organismu y producen numberosos efeutos que pueden estremase en dellos grupos.[1]
- Prenatales. Antes de la nacencia la testosterona ye responsable del patrón de desarrollu masculín, del aspeutu de los xenitales esternos y del descensu de los testículos dende l'interior del abdome.
- Calteres sexuales masculinos. Tanto'l desarrollu de los xenitales masculinos que tien llugar na pubertá como los calteres sexuales secundarios, ente ellos el vellu xenital, desarrollu de la barba, crecedera de la larinxe y voz grave. Les hormones sexuales masculines son estimulantes del anabolismo, favorecen la síntesis de proteína y el desarrollu de los músculos y el güesu.
- Función sexual. La testosterona aguiya la producción d'espermatozoides pol testículu (espermatogénesis) y el deséu sexual.
Ereición[editar | editar la fonte]
La ereición del pene ye un procesu complexu condicionáu por distintos factores psicolóxicos y los niveles de hormones sexuales masculines. En respuesta al estímulu sexual produzse lliberación de molécules neurotransmisoras nos cuerpos cavernosos que desencadenen la vasodilatación de les arteries y arterioles qu'apurren sangre al órganu, provocando un aumentu del fluxu sanguíneo. Esti fechu condiciona'l rápidu enllenáu de sangre y la distensión del sistema de sinusoides, lo que provoca la compresión de les venes que drenan el pene. La consecuencia final ye'l atrapamiento de sangre nos cuerpos cavernosos, faciendo que'l pene aumente la so consistencia y tamañu, pasando d'una posición de flacidez a otra d'ereición. Nel procesu son bien importantes les fibres del sistema nerviosu parasimpáticu que lliberen óxidu nitroso, que actúa como vasodilatador al relaxar la capa de músculu llisu de los vasos arteriales.[7]
Eyaculación[editar | editar la fonte]

El semen ta formáu por espermatozoides producíos polos testículos y líquidu seminal que procede principalmente de la secreción de les visícules seminales, próstata y glándules bulbouretrales. La eyaculación media na especie humana ye d'ente 2.5 y 5 cc y contién ente 50 y 150 millones d'espermatozoides por cc, polo que nuna eyaculación l'home espulsa alredor de 400 millones d'espermatozoides. El líquidu seminal facilita la movilidá de los espermatozoides y protexer del mediu ácidu de la uretra masculina y la natura femenina.[1]
Vía seminal[editar | editar la fonte]
La vía seminal ye un sistema de conductos por aciu los cualos trespórtense los espermatozoides dende los testículos, onde se xeneren, hasta l'esterior al traviés del semen. Ta formada peles siguiente partes:[2]
- Túbulos seminíferos. Asitiaos nel testículu, ye onde los espermatozoides empecipien el so percorríu, a midida que avancen estrémense y adquieren movilidá.
- Epidídimo. Nel epidídimo los espermatozoides adquieren la so capacidá de fecundación.
- Conductos deferentes. Tienen la función de tresportar con rapidez el semen en direición a la uretra mientres el coitu.
- Conductos eyaculadores. Son dos conductos que parten de los conductos deferentes, traviesen la próstata y desagüen na uretra.
- Uretra. Ye un conductu compartíu ente l'aparatu urinariu y el reproductor. Percuerre'l pene y desagua al esterior al traviés del meato urinariu. Cuenta con dos esfínteres, unu esternu y otru internu.
Enfermedaes[editar | editar la fonte]

Na especie humana l'aparatu xenital masculín puede presentar diverses enfermedaes. Dalgunes de les más importantes son les siguientes:[8]
- Pene.
- Hipospadia. Malformación conxénita na que'l meato urinariu alcontrar nuna situación anómala. Tratar por aciu ciruxía.
- Fimosis. Produzse cuando'l furu del prepuciu ye demasiáu estrechu pa dexar salir al glande. La intervención quirúrxica que se realiza pa correxir esti problema llámase circuncisión.
- Enfermedá de La Peyronie. Enfermedá de causa desconocida que se caracteriza pola formación d'una banda fibrosa que provoca la esviación o combadura del pene mientres la ereición.[9]
- Cáncer de pene. Tumor malinu pocu frecuente nos países desenvueltos. Si nun se trata a tiempu puede poner en peligru la vida del individuu afeutáu.
- Microfalosomía. El pene ye de tamañu bien pequeñu.
- Testículu.
- Hidrocele.
- Varicocele. Son dilataciones venoses (várices) testiculares.
- Criptorquidia. Consiste nel descensu incompletu d'unu o dambos testículo al traviés de la canal inguinal escontra'l escrotu.
- Orquitis. Consiste na inflamación, xeneralmente de causa infeiciosa, d'unu o dambos testículos.
- Torsión testicular.
- Cáncer de testículu. Ye unu de los tipos de cáncer más frecuente en varones ente 20 y 35 años d'edá.[10]
- Próstata.
- Hipertrofia benigna de próstata. Ye un aumentu de tamañu de la próstata non canceríxenu y por tanto de carauterístiques benignes. La so incidencia aumenta cola edá, afectando hasta al 80% de los varones de más de 70 años. Puede provocar dificultá pal vaciamiento de la vexiga de la orina, pinga postmiccional y necesidá de dir mexar frecuentemente (polaquiuria)[11]
- Cáncer de próstata. Ye unu de los tipos de cáncer más frecuente en varones, apaez xeneralmente dempués de los 50 años.
- Anomalíes funcionales.
- Eyaculación precoz. Defínese como una eyaculación que se produz de forma repetitiva con una estimulación sexual mínima, antes o pocu dempués del entamu del actu sexual y primeramente a lo que la persona afeutada considera conveniente. Puede provocar congoxa y dificultá na rellación cola pareya.[2]
- Disfunción eréctil. Defínese como la incapacidá persistente pa consiguir la ereición y/o caltenela'l tiempu abondu pa llograr una rellación sexual satisfactoria.[12]
- Infertilidad masculina. Considérase qu'esiste infertilidad nuna pareya cuando nun se llogra'l embaranzu dempués de rellaciones sexuales regulares mientres un periodu de 2 años ensin l'usu de nengún procedimientu anticonceutivu. N'aprosimao la metá de los casos la causa ye amenorgamientu na fertilidá del varón sola o acomuñada a amenorgamientu de la fertilidá na muyer. Pa estudiar la fertilidá masculina utilízase la prueba denominada espermiograma na que se realiza un recuentu del númberu d'espermatozoides por centímetru cúbicu de semen. Si la cifra ye inferior a 20 millones per centímetru cúbicu, el resultáu clasifícase como oligozoospermia. Cuando esiste ausencia total infórmase como azoospermia.[13]
Referencies[editar | editar la fonte]
- ↑ 1,0 1,1 1,2 Tortora, Gerard J. y Bryan Derrickson: Principios d'anatomía y fisioloxía, 11ª edición, Editorial médica panamericana, 2006, ISBN 968-7988-77-0.
- ↑ 2,0 2,1 2,2 Tratáu de andrología y medicina sexual. Anatomía y fisioloxía de la eyaculación. Clasificación de los trestornos de la eyaculación.
- ↑ 3,0 3,1 Alcordanza y actualización de les bases anatómiques del pene. Autores: Raúl Vozmediano Chicharro y Ramón Bonilla Parrilla. Arch. Esp. Urol. vol.63 non.8 oct. 2010. Consultáu'l 11 de mayu de 2018
- ↑ Sinclair, Andrew H. (19 de xunetu de 1990). «A gene from the human sex-determining region encodes a protein with homology to a conserved DNA-binding motif». Nature 346 (6281): páxs. 240–244. doi:. PMID 1695712.
- ↑ Rediscovering Biology, Unit 11 - Biology of Sex and Gender, Expert interview transcripts,Link
- ↑ Schoenwolf, Gary C. (2009). «Development of the Urogenital system», Larsen's human embryology, 4th, Philadelphia: Churchill Livingstone/Elsevier, páx. 307–9. ISBN 9780443068119.
- ↑ Fisioloxía de la ereición. VV.AA. Arch. Esp. Urol. 2010; 63(8):581-588. Consultáu'l 10 de mayu de 201
- ↑ The Merck Genitourinary Disorders Manual. Consultáu'l 4 de mayu de 2018
- ↑ Atles de Urología - Ramón Durán Merín
- ↑ Información xeneral sobre'l cáncer de testículu. Institutu Nacional del Cáncer. Consultáu'l 4 de mayu de 2018.
- ↑ Hiperplasia benigna de próstata. Guía d'actuación clínica n'atención primaria. VV.AA. Consultáu'l 4 de mayu de 2018
- ↑ Guía clínica sobre la disfunción sexual masculina: disfunción eréctil y eyaculación precoz. Autores: Y. Wespes, Y. Amar, I. Eardley, F. Giuliano, D. Hatzichristou, K. Hatzimouratidis, F. Montorsi, Y. Vardi. European Association of Urology 2010. Consultáu'l 7 de mayu de 2018.
- ↑ Infertilidad masculina. Aspeutos clínicos ya investigaciones biolóxiques. Autores: C. Poirot, B. Cherruau. Acta Bioquím Clín Latinoam 2005; 39 (2): 225-41. Consultáu'l 7 de mayu de 2018



