Virus del papiloma humanu
| Virus del papiloma humanu (VPH) | ||
|---|---|---|
 Virus del papiloma humanu. | ||
| Clasificación y recursos esternos | ||
| CIE-10 | B97.7 | |
| CIE-9 | 078.1 079.4 | |
| CIAP-2 | A77 | |
| DiseasesDB | 6032 | |
| eMedicine | med/1037 | |
| MeSH | D030361 | |
| Especialidá | infeutoloxía | |
| [editar datos en Wikidata] | ||
El virus del papiloma humanu (VPH o HPV del inglés human papillomavirus) son grupos diversos de virus ADN pertenecientes a la familia de los Papillomaviridae. Nun tener envoltura, y tienen un diámetru averáu de 52-55 nm. y representa una de les enfermedaes de tresmisión sexual más comunes. Los VPH son virus que se retrucar específicamente nel nucleu de célules epiteliales escamoses. A diferencia de lo qu'asocede n'otres families virales, les proteínes de la cápside de los diversos tipos de VPH son antigénicamente similares, polo tanto los VPH nun pueden ser clasificaos en serotipos, de tal forma la so clasificación en xenotipos y subtipos basar nes diferencies de la so secuencia d'ADN.[1]
Conócense más de 100 tipos víricos, que se clasifiquen según la so patoxenia oncolóxica en tipos d'altu y de baxu riesgu oncolóxico. L'Axencia Internacional pa la Investigación del Cáncer (IARC) considera que los tipos de VPH 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 y 66 son carcinóxenos pa los humanos ―tipos d'altu riesgu oncolóxico― y qu'otros tipos, incluyíos el VPH 6 y el VPH 11, son posibles carcinóxenos pa los humanos ―tipos de baxu riesgu oncolóxico―.[2] Como tolos virus d'esta familia, los VPH solo establecen infeiciones granibles nel epiteliu estratificado de la piel y mucoses d'humanos, lo mesmo que de una variedá d'animales. La mayoría de los VPH descritos nun causen nengún síntoma na mayor parte de la xente. Dellos tipos de VPH pueden causar verrugues o condilomes, mientres otros pueden xenerar infeiciones subclínicas, que pueden (nuna minoría de casos) dar llugar a cáncer cervical, de vulva, vaxina y cursu en muyeres, o cáncer del cursu y pene n'homes.[3] La mayor parte de la xente infestada por VPH desconoz que lo ta.[3] Tolos VPH tresmitir por contauto piel a piel.
Ente trenta y cuarenta tipos de VPH tresmítense de normal por contautu sexual ya infesten la rexón anoxenital. Dellos tipos de VPH tresmitíos por contautu sexual pueden producir verrugas xenitales. La infeición persistente con dellos tipos de VPH tresmitíos sexualmente denominaos de «altu riesgu» (distintos de los que causen verrugas) puede evolucionar y producir mancadures precancerosas y cáncer invasivo.[4] La infeición con VPH ye la causa principal de casi tolos casos de cáncer cervical,[5] anque na mayor parte de les infeiciones con esti tipu de virus nun se produz nenguna patoloxía. Nel añu 2008, el médicu alemán Harald zur Hausen (1936-) recibió'l Premiu Nobel en Fisioloxía o Medicina pol descubrimientu de VPH como una causa de cáncer cervical.
Amás, caracterizóse la influencia d'esti virus en cáncer de cabeza y pescuezu, envalorándose la prevalencia del VPH nestos tumores ente'l 23 y el 36% según la llocalización anatómica.[6]
La mayor parte de les infeiciones con VPH en muyeres nueves son temporales, y tienen poca importancia al llargu plazu. El 70 % de les infeiciones sumen en 1 añu y el 90 % en 2 años.[7] Sicasí, cuando la infeición persiste ―ente'l 5 y el 10 per cientu de les muyeres infestaes― esiste'l riesgu de desenvolver mancadures precancerosas nel pescuezu del úteru (el cérvix), que puede progresar a cáncer cervical invasivo. Esti procesu de normal lleva ente 15 y 20 años, dando munches oportunidaes a la detección y el tratamientu de les mancadures precancerosas, de cutiu con altes tases de sanamientu.
Nos países con recursos financieros suficientes utiliza'l test cervical papanicolaou (pap) pa detectar célules anormales que podríen dexenerar en canceroses. Un exame cervical (inspeición visual) tamién puede detectar verrugas y otres crecederes anormales, qu'apaecen como manches blanques na piel cuando se llaven con ácidu acético. Les célules anormal y cancerosu pueden esaniciase con un procedimientu simple, de normal con una asa cauterizante o ―más frecuentemente nel mundu desarrolláu― por conxelación (crioterapia). Apocayá desenvolviéronse tests d'ADN pa detectar VPH, más sensibles que'l test pap y l'inspeición visual. Tán desenvolviéndose tamién tests de baxu costu, afechos pa centros con pocos recursos, lo que va dexar realizar tests de manera sistemática en llugares onde agora nun ye posible como n'África, Asia y dellos países de Llatinoamérica.
Los tests pap amenorgaron la incidencia y los fallecimientos por cáncer cervical nel mundu desarrolláu, pero aun así hubo 11 000 casos y 3900 fallecimientos n'Estaos Xuníos nel añu 2008. El cáncer cervical presenta una elevada mortalidá n'árees probes en recursos; a nivel mundial, prodúcense 490.000 casos y 270.000 fallecimientos.[8][9] Sobremanera por cuenta de que'l test pap ye malo de caltener en centros con pocos recursos, ente'l 80 y el 85 % de los fallecimientos por cáncer cervical tienen llugar nos países en desenvolvimientu.
Les vacunes VPH, Cervarix y Gardasil, que previenen la infeición colos tipos de VPH que causen el 70 % del cáncer cervical (tipos 16 y 18), pueden conducir a amenorgamientos mayores.[8][10]
Historia[editar | editar la fonte]
El fechu clave que llevó a los investigadores a rellacionar la infeición por VPH tresmitida sexualmente col cáncer cervical foi les mayores tases de cáncer cervical rexistraes en prostitutes en comparanza coles tases rexistraes en monxes.[11] Anguaño munchos estudios demostraron claramente que'l VPH tresmítese fundamentalmente por contautu sexual.
Epidemioloxía[editar | editar la fonte]
Les infeiciones por VPH asoceden a nivel mundial. Nun hai países, races, edaes o sexos que nun tean atacaos. La mayoría de les primoinfecciones por VPH asoceden na infancia y na niñez, pero nun son afayaes sacante por téuniques bien sofisticaes. La inmensa mayoría cursen de manera subclínico. Esto tanto como nes infeiciones cutanees como les xenitales (vaxinales, balanopostitis) o oru dixestivu. Un factor primordial que puede ser causa acomuñada coles firíes y mancadures provocaes en zones pocu salubres sometíes a traumatismos repitíos como maceración de mucoses o de la piel.[12]
VPH cutaneos[editar | editar la fonte]
La infeición con VPH cutaneos ye ubicua.[13] Dellos tipos de VPH, como VPH-5, puede establecer infeiciones que persisten pol tiempu de vida d'individuos, ensin siquier manifestar síntoma clínicu dalgunu. Como la rémora que nun estropia al tiburón, esos tipos VPH pueden pensase como comensales d'humanos. Otros VPH cutaneos, como los tipos 1 o 2 de VPH, pueden causar verrugas comunes en dellos individuos infestaos. Les verrugas cutanees son bien comunes na niñez, y típicamente apaecen y unvien bonalmente col cursu de selmanes a meses. Cerca del 10 % d'adultos tamién sufre de verrugas cutanees recurrentes. Créese que tolos VPH son capaces d'establecer infeiciones «latentes» de llargu términu nun pequeñu númberu de célules madres presentes na piel. Anque eses infeiciones latentes pue que nunca sían dafechu erradicadas, el control inmunolóxicu ta pensáu pa bloquiar l'apaición de síntomes como verrugas. El control inmunolóxicu del VPH ye del tipu específicu, significando esto qu'un individuu puede faese inmunológicamente resistente a un tipu de VPH mientres permanez susceptible a otros tipos.[ensin referencies]
VPH xenitales[editar | editar la fonte]
Una gran medría na incidencia d'infeición xenital por VPH asocede a la edá onde los individuos empiecen a tener rellaciones sexuales. La gran mayoría de les infeiciones xenitales por VPH nunca causen síntomes patentes, y son esclariaes pol sistema inmune en materia de meses.
Como colos VPH cutaneos, créese que la inmunidá al VPH ye de tipu específica. Un subgrupu d'individuos infestaos pueden fallar en producir infeición xenital de VPH baxu control inmunolóxicu. Xuniendo la infeición colos tipos de VPH d'altu riesgu, como los VPH 16, 18, 31 y 45, puede arrincar el desenvolvimientu de cáncer cervical o otros tipos de cáncer.[14]
Los tipos VPH d'altu riesgu 16 y 18 son responsables, xuntos, del 65 % de los casos de cáncer cervical.[15][16]
El tipu 16 causa'l 41 al 54 % de los cánceres cervicales,[17][16] y amiesta entá mayor cantidá de cánceres vaxinales/vulvares inducíos por VPH,[18] cánceres de pene, anales y de cabeza y pescuezu.[19]
Salú pública y VPH xenitales[editar | editar la fonte]
D'alcuerdu a los Centros pal Control y la Prevención d'Enfermedaes d'Estaos Xuníos, a los 50 años o más, el 80 % de les muyeres d'[[Estaos Xuníos] van contraer siquier un tipu de VPH xenital. Encamiéntase-yos a les muyeres faese añalmente un pap pa detectar anormalidaes celulares causaes por VPH.[20]
La vacuna VPH, Gardasil, protexe contra los dos tipos de VPH que causen el 70 % de los casos de cáncer cervical, y los dos tipos de VPH causantes del 90 % de les verrugas xenitales.
El CDC encamienta la vacunación ente los 11 y 26 años.[20]
Estadística perinatal[editar | editar la fonte]
Anque los tipos xenitales de VPH son dacuando tresmitíos de madre a fíu mientres la nacencia, l'apaición del VPH xenital rellacionáu con enfermedaes en naciellos ye rara. La tresmisión perinatal de tipos de VPH 6 y 11 pueden resultar nel desenvolvimientu de papilomatosis respiratoria recurrente xuvenil (JORRP).[21] La JORRP ye bien rara, con tases de cerca de 2 casos cada 100 000 neños n'Estaos Xuníos.[22] Anque esa tasa de JORRP ye sustancialmente mayor si la muyer presenta verrugas xenitales a la de dar a lluz, el riesgu de JORRP en tales casos ye menor al 1 %.
El VPH xenital n'Estaos Xuníos[editar | editar la fonte]
Envalórase que'l VPH ye la infeición por tresmisión sexual más frecuente n'Estaos Xuníos.[23] Cerca de 6,2 millones d'e persones n'Estaos Xuníos ente 15 y 44 años infestar con VPH xenital nel añu 2000. D'estos, el 74 % tenía ente 15 y 24 años.[24]
La mayor parte de los homes y muyeres sexualmente activos probablemente van adquirir una infeición xenital por VPH en dalgún momentu de la so vida.[16] En 2006, les proyeiciones de l'Asociación de Salú Social d'Estaos Xuníos fueron entá más pesimistes, prediciendo que cerca del 75 % de la población reproductiva va infestar con VPH xenital en dalgún momentu de la so vida.[25]
Les estimaciones de la prevalencia de VPH varien ente'l 14 % a más del 90 %.[26] Una razón pa esta discrepancia nes cifres ye que dellos estudios consideren namái les muyeres que presenten una infeición detectable nel momentu del analís, ente qu'otros estudios inclúin toles muyeres que tuvieron dalguna vegada na so vida una infeición detectable.[27][28] Otra causa de discrepancia ye la diferencia nes cepes que s'analizaron.
Un estudiu topó que, mientres 2003 y 2004, nun momentu cualesquier, un 26,8 % de muyeres ente 14 a 59 años taben infestaes con siquier un tipu de VPH. Esto foi mayor de lo primeramente envalorao. El 15,2 % taben infestaes con unu o más de los tipos d'altu riesgu que pueden producir cáncer. Sicasí, solo'l 3,4 % taben infestaes con unu o más de los cuatro tipos preveníos pola vacuna VPH Gardasil, menor de lo primeramente envalorao.[23]
Sicasí, ente que fai 50 años el cáncer cervical yera la causa principal de los fallecimientos de muyeres n'Estaos Xuníos, na actualidá la tasa de fallecimientos amenorgóse en dos tercios hasta representar nesti momentu la octava causa de fallecimientos. La mayor parte d'esti amenorgamientu deber a la detección temprana gracies a la eficacia del test pap y l'inspeición visual del cérvix.[29]
Dellos estudios amuesen que la infeición por VPH ye más prevalente na población gai; amosando una asociación ente la infeición por VPH y los cáncer de pene y anal; el riesgu de cáncer anal ye 17 a 31 vegaes mayor ente gais y homes bisexuales qu'ente los heterosexuales.[30][31]
Anque ye posible testear l'ADN del VPH n'homes,[32] nun hai tests aprobaos pola FDA, una y bones la prueba ye inconcluyente y médicamente innecesaria.[30][33][34]
Nun hai una prueba d'infeición pa VPH n'homes. Sicasí, anque nun hai una guía formal, dellos espertos creen que los homes que reciben sexu anal tendríen de faese un papanicolaou anal de rutina, especialmente si yá saben que tán infestaos con HIV. Consulte con un profesional si tendría de ser probáu.[35]
Información del Centru de Control d'Enfermedaes[editar | editar la fonte]
D'alcuerdu a los Centros pal Control y la Prevención d'Enfermedaes de los Estaos Xuníos (CDC), a los 50 años, más del 80 % de les muyeres d'Estaos Xuníos van contraer siquier unu de los tipos de VPH xenital.[36][37][38] Encamentar a toles muyeres realizase añalmente una prueba de papanicolaou pa detectar anormalidaes celulares causaes por VPH.[20]
D'alcuerdu a la NCCC (National Cervical Cancer Coalition: Coalición Nacional pol Cáncer Cervical), el 11 % de les muyeres d'Estaos Xuníos nun se faen el pap; y eses muyeres ensin control regular de cáncer cervical amonten dramáticamente la so posibilidá de tener cáncer cervical. La Sociedá del Cáncer d'Estaos Xuníos envaloraba qu'en 2008, diagnosticaríase cáncer cervical invasivo a alredor de 11 070 muyeres n'Estaos Xuníos, y que cerca de 3.870 muyeres d'Estaos Xuníos finaríen por esta causa.[39]
Información de l'Asociación Médica d'Estaos Xuníos[editar | editar la fonte]
D'alcuerdu a la JAMA (Journal of the American Medical Association: Revista de l'Asociación Médica d'Estaos Xuníos, Dunne et al, 2007) la prevalencia de la infeición con VPH ente muyeres d'Estaos Xuníos ye como sigue:[23]
| Edá (años) | Prevalencia |
|---|---|
| 14 a 19 | 24,5 % |
| 20 a 24 | 44,8 % |
| 25 a 29 | 27,4 % |
| 30 a 39 | 27,5 % |
| 40 a 49 | 25,2 % |
| 50 a 59 | 19,6 % |
| 14 a 59 | 26,8 % |
Puede reparase que la prevalencia presenta un picu nes moces de 20 a 24 años (rellacionáu col entamu sexual) y mengua cola edá, cuando aumenten les rellaciones monógames. Esto puede debese a que la infeición ye controlada y esaniciada pol sistema inmune, o que cai a niveles indetectables a pesar de siguir presente nel cuerpu. Probablemente'l VPH permanez nes célules d'un individuu infestáu por tiempu indefiníu, de cutiu n'estáu latente.
Tresmisión[editar | editar la fonte]
Los factores de riesgu pa les infeiciones persistentes de VPH xenital son, ente otros:
- entamu de l'actividá sexual a una edá temprana;
- múltiples pareyes sexuales;
- tabaquismu;
- inmunosupresión[40] (por casu, casos de diabetes mellitus avanzada)[ensin referencies]
El VPH xenital suel tremase al traviés d'un contautu direutu sosteníu cola piel, y les formes más comunes (non les úniques) son el sexu vaxinal y el sexu anal.[41] Dacuando, puede tresmitise de madre a ñácaru mientres l'embaranzu. Nun se tresmite al traviés d'oxetos comunes tales como'l retrete.[42]
Patoxenia[editar | editar la fonte]
Virus del papiloma humanu | ||
|---|---|---|
 | ||
| Clasificación de los virus | ||
| Grupu: | I (Virus ADN bicatenariu) | |
| Familia: | Papillomaviridae | |
| Xéneros | ||
| Consultes | ||
| [editar datos en Wikidata] | ||
De los 16 xéneros de la familia Papillomavirus, namái 5 infesten a seres humanos, éstos son: Alphapapillomavirus, Betapapillomavirus, Gammapapillomavirus, Mupapillomavirus y Nupapillomavirus. Estos 5 xéneros alluguen a más de 170 tipos de virus que formen la clasificación non taxonómica de "virus del papiloma humanu".[43]
Los viriones de VPH son partícules pequeñes, ensin envoltura, con simetría icosaédrica. Cada virión ta formáu por 72 capsómeros, y cada unu d'ellos contién 5 molécules de la proteína mayor de la cápsida, denominada L1. El xenoma viral ta formáu por una molécula d'ADN circular de doble hebra, acomuñada con nucleosomes formaos por histones celulares. Los papilomavirus comparten estes carauterístiques colos virus de la familia Polyomaviridae, pero presenten diferencies con al respective de estos.[44]
Les diferencies genotípicas ente los tipos de papiloma virus vienen marcaes polos distintos aminoácidos que constitúin la proteína L1 (proteína estructural del virus que tien amás efeutu antigénico). Son les carauterístiques d'esta proteína les que faen que'l virus pueda ser tratáu como de «baxu o altu riesgu» y por ello'l so xenotipu específicu ye'l que s'usa pa poder clasificar a estos virus.
Según el xenotipu de la proteína L1 vamos poder clasificar los virus como: L1 tipu 16, L1 tipu 18... o como VPH tipu 16, VPH tipu 18...
La mayoría de los xenomes de los papilomavirus contienen ente 8 y 10 marco abiertos de llectura. El xenoma del papilomavirus humanu tipu 16 contién 6 xenes d'espresión temprana (denominaos E1, E2, E3, E4, E5 y E6, por early xenes) y 2 d'espresión tardida (denominaos L1 y L2, por llate xenes). A diferencia colos polyomavirus, tolos ARN mensaxerus de los papilomavirus se trescriben a partir d'una sola de les hebras del ADN. La secuencia que codifica les distintes proteínes asolapar en dellos casos, lo que dexa utilizar de forma eficiente un xenoma bien pequeñu.[44]
Ciclu de vida del VPH[editar | editar la fonte]

El ciclu de vida del VPH sigue puramente'l programa de diferenciación de la célula güéspede, el queratinocito.
Mientres la infeición del epiteliu de les mucoses, los viriones tienen d'algamar en primer llugar les célules basales non estremaes. Por ello, piénsase que'l virión VPH infesta texíos epiteliales al traviés de microabrasiones que dexen un accesu más fácil a les zones basales del epiteliu. Una vegada en contautu coles célules oxetivu, el virión acomuñar con receptores putativos como son les alfa integrines, la heparina y les lamininas. Los viriones entren nes célules epiteliales basales por endocitosis mediada por visícules recubiertes de clatrina y/o caveolina, dependiendo del tipu de VPH. Una vegada nel interior celular, el xenoma viral ye tresportáu al nucleu por mecanismos desconocíos, onde se caltién como un minicromosoma circular llibre. Trescríbense entós los xenes tempranos (Y), lo que dexa realizar una replicación del ADN inicial que resulta nun númberu de copies d'ente 50-100 xenomes virales por célula. A partir d'esti momentu, el xenoma viral retrucar en permediu una vegada por ciclu celular, cuando les célules basales estrémense, y los xenomes virales partir a partes iguales ente les célules fíes. Esti tipu de replicación viral denominar «replicación tipu plásmido».[44]
Cuando les célules basales entren nel procesu de diferenciación que les convertirá en queratinocitos, a midida que migren escontra les capes cimeres del epiteliu, tien llugar una esplosión» na replicación del ADN viral, conocida como «replicación vexetativa». Amás, nes capes cimeres del epiteliu del güéspede desencadénase un complexu mecanismu de trescripción en cascada y esprésense los xenes tardíos L1 y L2, que son les proteínes estructurales que encapsidan los xenomes virales amplificaos. L'ensamblaxe de los viriones fíos tien llugar nel nucleu, lliberar cuando se descaman les célules muertes del epiteliu del güéspede, de manera que'l ciclu de vida viral continua. Anguaño desconócense les señales intracelulares que regulen la transición del virus escontra la replicación vexetativa mientres la diferenciación de los queratinocitos.[44]
Efeutu sobre'l ciclu de la célula güéspede[editar | editar la fonte]
Los oncogenes virales E6 y E7 modifiquen el ciclu celular, consiguiendo caltener el queratinocito estremáu nun estáu aparente pa la replicación del xenoma viral y la espresión tardida de los xenes estructurales.
Los papilomavirus nun tener enzimes pa retrucar el so ADN, polo que pa retrucar los sos xenomes d'ADN de doble hebra utilicen la maquinaria de la célula güéspede. Como la replicación vexetativa tien llugar nos queratinocitos estremaos, que de normal non s'estremen y nun retrucar el so ADN, el virus tien d'inducir la síntesis d'ADN celular: esta ye la función de la proteína viral E7.
La proteína diana más importante de E7 ye'l productu del xen supresor tumoral denomináu pRb, y amás les proteínes acomuñaes p107 y p130. La proteína pRb ye unu de los principales reguladores del ciclu celular, que funciona xuniéndose y tornando l'actividá del factor de trescripción Y2F. Cuando pRb llibera Y2F, este activa la espresión de xenes implicaos na progresión nel ciclu celular y na síntesis d'ADN. E7 xunir a pRb, inactivándolo, de manera que la célula entra na fase S del ciclu celular y actívase la maquinaria de replicación del ADN, necesaria pa l'amplificación del xenoma viral.[44]
Los productos del xen E7 de los tipos d'altu riesgu VPH 16 y 18 xunir a pRb con mayor afinidá que proteínes E7 de virus non-oncogénicos, como VPH 6 y 11, lo cual esplica en parte les diferencies na so capacidá oncogénica.
Pela so parte, el productu del xen E6 de los tipos VPH 16 y 18 carauterizar pola so capacidá de mediar la destrucción de la proteína p53, al traviés de la vía proteolítica mediada por ubiquitina. La proteína p53 ye'l productu d'otru xen supresor tumoral, que se denominó «el guardián del xenoma», pola so función central nel arreglu del ADN estropiáu y l'activación de l'apoptosis (muerte celular programada) cuando les mancadures nun pueden reparase. La proteína p53 ye por ello fundamental pa caltener la integridá del xenoma y destruyir les célules estropiaes, potencialmente tumorigénicas. Ello ye que estudios clínicos amuesen que más del 50 % de los casos de cáncer n'humanos presenten mutaciones en p53. Los papilomavirus oncogénicos, el virus del simiu 40 (SV40) y los adenovirus evolucionaron xenerando proteínes que reconocen y inhiben l'actividá de p53, anque utilizando distintos mecanismos. La función principal de E6 ye dirixir la degradación de p53, de manera que se inhibe la apoptosis de la célula infestada, calteniéndola con vida hasta que xeneró una cantidá abonda de proxenie viral.[44]
La aición conxunta de E7 (tornando pRb) y E6 (degradando p53) produz un efeutu sinergístico na activación del ciclu celular, dando como resultáu la proliferación desafranada de les célules infestaes pol virus que, acomuñáu al efeuto anti-apoptótico resultante de la inactivación de p53, ye una potente combinación oncogénica.
Sicasí, l'oxetivu final del virus nun ye inducir un tresformamientu malinu na célula güéspede, sinón retrucar el so xenoma pa rematar un ciclu de vida granible; y pa retrucar en célules estremaes, el virus tien d'actuar sobre les víes indicaes. Les célules que fueron tresformaes por papilomavirus en célules canceroses son incapaces de retrucar el xenoma viral, una y bones estes solo contienen una parte del xenoma del virus que s'integró nel so xenoma, polo que'l virus nun puede retrucar de forma independiente nin xenerar viriones. Por ello, solo una pequeña proporción d'individuos infestaos con VPH presenten cáncer, una y bones la integración del ADN viral nel xenoma celular ye un sucesu qu'asocede con bien baxa frecuencia.[44]
Cuadru clínicu[editar | editar la fonte]
Dalgunos de los síntomes más importantes que suxuren la presencia de virus del papiloma humanu son:
- Pequeñes verrugas nel área anu-xenital: cérvix, natura, vulva y uretra (en muyeres) y pene, uretra y escrotu (en varones).
Pueden variar n'apariencia (verrugas planes non visibles o acuminadas sí visibles), númberu y tamañu polo que se precisa de l'asistencia d'un especialista pal so diagnósticu. Alteraciones del Papanicolaou que nos fala de que nel pescuezu del úteru hai mancadures escamoses Intraepiteliales (zones infestaes por VPH, que pueden provocar cáncer).
Enfermedaes inducíes pol VPH[editar | editar la fonte]
Identificáronse más de 100 tipos distintos de VPH, que se nomen con un númberu. Una infeición persistente pol sub-grupu conocíu como de «altu riesgu», qu'inclúi cerca de 13 tipos de virus VPH de tresmisión sexual ente los que s'atopen los tipos distintos de los que causen verrugas puede favorecer el desenvolvimientu de:
- CIN (neoplasia cervical intraepitelial), *
VIN (neoplasia intraepitelial vulvar), * PIN (neoplasia intraepitelial de pene), o * AIN (neoplasia intraepitelial anal) Eses son mancadures precancerosas y pueden progresar a cáncer invasivo.
| Enfermedá | Tipu VPH |
|---|---|
| Verruga común | 2, 7 |
| Verruga llantar | 1, 2, 4 |
| Verruga cutanea chata |3,
10 | |
| Verruga xenital anal | 6, 11, 42, 43, 44, 55 |
| Malignidad xenitales | |
| Epidermodisplasia verruciforme | más de 15 tipos |
| Hiperplasia focal epitelial (oral) | 13, 32 |
| Papilomes orales | 6, 7, 11, 16, 32 |
Verrugas cutanees[editar | editar la fonte]
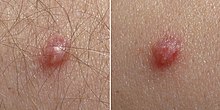
- Verrugas comunes: dellos tipos cutaneos» de VPH, como les VPH-1 y VPH-2, causen verrugas comunes; atopaes con frecuencia en manes y pies, pero pueden apaecer n'otres árees, como rodía y coldu. Estes verrugas tienen una superficie carauterística de coliflor, y típicamente alzada llixeramente percima de la piel circundante. Los tipos cutaneos de VPH nun suel causar usualmente verrugas xenitales y nun s'acomuñar col desenvolvimientu de cáncer.
- Verrugas llantares: atopar na base del pie y crecen escontra adientro, xeneralmente causando dolor al caminar.
- Verrugas subungueales o periungueales: fórmense debaxo de la uña (subungual), alredor de la uña o na cutícula (periungual). Pueden ser más malo de tratar qu'otres verrugas de distintos llugares.
- Verrugas planes: allúguense comúnmente nos brazos, cara o nuca. Como les verrugas comunes, estes planes preséntense más en neños y adolescentes. En persones cola función inmune normal, estes verrugas planes nun s'acomuñar col desenvolvimientu de cáncer.
Verrugas xenitales[editar | editar la fonte]
Les verrugas xenitales o anales (Condilomata acuminata o verrugas venérees) son los signos más reconocíos d'esta infeición del VPH xenital. Anque hai una amplia variedá de tipos de VPH que pueden causar verrugas xenitales, los tipos 6 y 11 dan cerca del 90 % de tolos casos.[47][48]
Muncha xente qu'adquier tipos de VPH acomuñaos con verrugas xenitales, resuelve la infeición rápido ensin siquier desenvolver verrugas o otros síntomes. Puede tresmitise el virus a otros entá si nun s'esplegó nengunu de los síntomes d'infeición. Sicasí, na vasta mayoría de casos, esta nun ye causa de nun faese fayadizos tests rutinariamente alministraos.
Los tipos de VPH que tienden a causar verrugas xenitales non son los mesmos que causen cáncer cervical. Sicasí, desque un individuu puede infestase con múltiples tipos de VPH, la presencia de verrugas nun ye regla de que tea ausente la posibilidá de la presencia de tipos d'altu riesgu del virus.
Cáncer[editar | editar la fonte]

Tipos de cáncer inducíos por VPH. El gráficu amuesa'l númberu de casos añales de distintos tipos de cáncer nel mundu. La fracción de los casos de cáncer que s'envalora son inducíos por VPH amosar en colloráu. Por casu, casi tolos casos de cáncer cervical créese que tán causaos por VPH.[49]
Una infeición de VPH ye un factor necesariu nel desenvolvimientu de casi tolos casos de cáncer cervical.[50]
Cerca d'una docena de tipos de VPH (incluyendo los tipos 16, 18, 31, 45) llámense tipos de «altu riesgu» por cuenta de que pueden disparar un cáncer cervical,[51] o tamién cáncer anal, cáncer vulvar, cáncer de pene.[49] Dende'l puntu de vista del cáncer cervical, los dos tipos más importantes son VPH 16 y 18: VPH 16 ta acomuñáu con casi'l 60 % de los casos de cáncer cervical, y VPH 18 por otru 10 % de los casos.
Los factores de riesgu de tresmisión del VPH tán rellacionaos con carauterístiques tantu del virus como del güéspede, ya inclúin:[29]
- na muyer nueva infeiciones urinaries persistentes;
- edá temprana na primer rellación sexual;
- una pareya con munchos compañeros sexuales (a partir de los 16 años les muyeres presenten un gran riesgu d'adquirir VPH con una pareya d'esti tipu);
- eleváu númberu de partos;
- infeición persistente con un VPH d'altu riesgu (como VPH 16 o 18);
- inmunosupresión;
- ciertos subtipos de HLA (antígenos leucocitarios humanos);
- usu d'anticonceutivos orales;
- usu de nicotina.
Dellos tipos de VPH, particularmente el tipu 16, fueron topaos acomuñaos con carcinoma orofaríngeo de célules escamoses, una forma de cáncer de cabeza y pescuezu (n'inglés),[52] los cualos amuesen amás carauterístiques biolóxiques, clíniques y patolóxiques distintes a los mesmos tumores non desencadenaos pol virus.[53]
Los cánceres inducíos por VPH con frecuencia tienen secuencies virales integraes nel ADN celular. Dalgunos de los xenes tempranos» de VPH, como E6 y E7, actúen como oncogenes promoviendo la proliferación celular y el tresformamientu tumoral (vease tamién la seición Efeutu sobre'l ciclu de la célula güéspede). Anque s'atoparon otros mecanismos polos que'l virus podría desencadenar el procesu tumoral por aciu l'alteración xénica de la célula güéspede, como son xeneración de transcritos alteriaos, disrupción de supresores de tumores, amplificaciones de oncogenes, traslocaciones xéniques o cambeos nos perfiles de metilación.[54]
La proteína endóxeno p53 previén la crecedera celular en presencia d'ADN estropiáu, activando l'apoptosis (muerte celular programada), primariamente por aciu l'activación de la trescripción de la proteína proteína X asociada con BCL-2 (BAX) (que bloquia los efeutos de la antiapoptosis del receptor BCL-2) mitocondrial). Amás, p53 ye un factor de trescripción que tamién activa la espresión de la proteína p21, que bloquia la formación del complexu ciclina D/Cdk4, que de la mesma previén la fosforilación de pRb. Esto provoca una parada na progresión del ciclu celular, yá que se torgar l'activación de Y2F, un factor de trescripción necesariu pa l'activación de xenes implicaos na proliferación celular. En resume, p53 ye un xen supresor tumoral que detién el ciclu celular cuando hai ADN estropiáu. Les proteínes virales E6 y E7 trabayen tornando dos xenes supresores de tumores: E6 activa la degradación de p53, y consecuentemente inhibe p21y pRb, mientres E7 xúnese direutamente y inhibe pRb. Como s'indicó primeramente, l'aición conxunta de E7 (tornando pRb) y E6 (degradando p53) produz un efeutu sinergístico na activación del ciclu celular, dando como resultáu la proliferación desafranada de les célules infestaes pol virus que, acomuñáu al efeuto anti-apoptótico resultante de la inactivación de p53, ye una potente combinación oncogénica.
Considérase qu'una hestoria d'infeición con unu o más tipos de VPH d'altu riesgu ye un prerrequisito pal desenvolvimientu de cáncer cervical (y la vasta mayoría de les infeiciones VPH nun son d'altu riesgu); d'alcuerdu a l'ACS (American Cancer Society: Sociedá del Cáncer d'Estaos Xuníos), les muyeres ensin hestoria de virus nun desenvuelven esi tipu de cáncer. Y la mayoría de les infeiciones de VPH son resueltes rápido pol sistema inmune y nun progresen a cáncer cervical. Por cuenta de que el procesu de tresformamientu de célules cervicales normales en canceroses ye lentu, el cáncer asocede en persones que fueron infestaes con VPH por un llargu tiempu, usualmente una década o más.[55][22]
Los VPH sexualmente tresmitíos tamién pueden causar la mayor fracción de casos de cáncer anal y aproximao el 25 % de casos de cáncer de boca y gargüelu (orofaringe). Esti postreru comúnmente presente nel área de les amígdalas; el VPH enllazar cola medría de cáncer oral en non fumadores.[56][57] El contautu de sexu anal o de sexu oral con una pareya sexual infestada de VPH puede amontar el riesgu de desenvolver esos tipos de cánceres.[52]
Papilomatosis respiratories[editar | editar la fonte]
Los tipos de VPH 6 y 11 pueden causar una rara condición conocida como papilomatosis laríngea recurrente (una papilomatosis respiratoria), onde les verrugas formar na larinxe o n'otres árees del tracto respiratoriu.[58][22]
Eses verrugas pueden recurrir frecuentemente, y riquir ciruxíes repetitives, interferir cola respiración, y en casos desaxeradamente raros progresar escontra cáncer.[59][22]
Ye necesariu tener en cuenta que si la madre atópase afeutada polos virus del papiloma humanu xenotipu 6 o 11, nel momentu del partu'l ñácaru podría llegar a esneldalo; esto desencadenaría una papilomatosis respiratoria recurrente nél.[60]
Diagnósticu[editar | editar la fonte]
Muncha xente infestar con dellos tipos cutaneos de VPH mientres la so mocedá. Los virus del papiloma tienen una cubierta proteutora proteica o cápside, que depués puede ser capaz de sobrevivir nel ambiente por llargos periodos de tiempu. Tien De evitase'l contautu con superficies contaminaes, tales como pisos de duches comunales o de llinies aérees, amenorgando'l riesgu d'infeición por VPH cutaneu. Tamién tratando les verrugas comunes bien llueu, puede amenorgar la espansión de la infeición a sitios adicionales.
Les infeiciones xenitales de VPH pueden distribuyise llargamente sobre piel xenital y superficies mucoses, y la tresmisión puede asoceder anque nun se tengan síntomes visibles. Delles estratexes tendríen d'emplegase pa embrivir el riesgu de desenvolver enfermedaes causaes por VPH xenitales:
Campaña de pap[editar | editar la fonte]

Ciertos tipos de VPH tresmitíos sexualmente pueden causar cáncer cervical. Una infeición persistente con unu o más de cerca d'una docena d'esos tipos de VPH de «altu riesgu» ye un factor importante na mayoría de tolos casos de cáncer cervical. El desenvolvimientu del cáncer cervical inducíu por HP ye un procesu lentu que xeneralmente tarda munchos años. Mientres la fase de desenvolvimientu, les célules precancerosas pueden ser detectaes por una citoloxía añal o semianual de papanicolaou (coloquialmente «pap»). El pap ye una estratexa efeutiva p'amenorgar el riesgu de cáncer cervical. El test pap arreya tomar texíu del cérvix, asitialo nuna platina de vidriu, y esaminar so microscopiu pa detectar célules anormales. Ye un métodu efeutivu nun 70 a 80 % pa detectar anormalidaes celulares causaes por VPH. Un métodu más sensible ye'l preparáu delgáu», onde'l texíu del cérvix poner nuna solución líquida, y ye 85 % a 95 % efeutivu pa detectar anormalidaes celulares causaes por VPH. Esti últimu test pap úsase mayormente en muyeres mayores de 30 años. Ye una combinación de test pap-ADN HPV. Si esti test da negativu, puede esperase trés años antes de face-y lo nuevamente. Puede indicase una inspeición detallada del cérvix por colposcopia si detéctense célules anormales por test rutinariu pap. Un exemplu frecuente d'escurrimientu de célules anormales que s'atopen n'asociación col VPH son los coilocitos (ver figura).
Los CDC (Centros pal Control y la Prevención d'Enfermedaes) d'Estaos Xuníos encamienten que les muyeres faigan el pap non más allá de 3 años dempués de la so primer rellación sexual y non más de 21 años d'edá. Les muyeres tienen de faese un pap cada añu hasta los 30. Y dempués, tienen d'aldericar los factores de riesgu col so médicu pa determinar si'l pap tendría de faese añalmente. Si los factores de riesgu son baxos y los pap previos dieron negativu, munches mujerers solo precisen faese'l test cada 2 o 3 años hasta los 65 (CDC, 2005).
Desque se desenvolvieron eses ferramientes de control, les muertes por cáncer cervical menguaron un 70 % nos postreros 50 años. El test pap demostró ser unu de los más esitosos tests de control na hestoria de la medicina, anque'l American College of Obstetricians and Gynecologists (Colexu d'Obstetras y Xinecólogos Estaos Xuníos) asegura que los nuevos tests basaos na citoloxía (Thinprep y Surepath) van faer cayer ente un 15 y un 35 % los casos de CIN3 (neoplasia cervical intraepitelial) y cáncer.
N'estudiu publicáu n'abril de 2007 suxurióse que la estracción de texíu col pap produz una respuesta inflamatoria citocínica que puede dar entamu a un clearance inmunolóxicu de VPH, anque amenorga'l riesgu de cáncer cervical.
La muyer que dio positivu nun solu pap na so hestoria tien menor incidencia de cáncer. «Una declinación estadísticamente significativa nel VPH se correlaciona positivamente cola cantidá de pap na vida humana».[61]
Suxurióse que'l pap puede ser beneficiosu pal control de cáncer anal en delles subpoblaciones de gais.[62]
Pruebes de VPH[editar | editar la fonte]
Una prueba de VPH detecta ciertos tipos de papilomavirus humanu (VPHs), dependiendo de la prueba. Un métodu pa detectar el ADN de los VPH d'altu peligru foi amestáu apocayá al rangu d'opciones clíniques pa la detección de cáncer cervical.
En marzu de 2003, la organización d'Estaos Xuníos FDA (Alministración Federal de Medicines y Alimentos) aprobó una prueba d'una captura híbrida, comercializada por Digene, como un instrumentu de captura primariu pa la detección d'infeiciones por VPH d'altu riesgu que pueden llegar al cáncer cérvico. Esta prueba foi aprobada tamién pa usala en xunto cola prueba pap y tendría de ser realizada de manera rutinaria nuna revisión xinecolóxica.
Añadir la prueba de VPH a toles muyeres mayores de 30 años ameyora la sensibilidá sobre la citoloxía aisllada hasta casi'l 100 % y da la opción al facultativu d'aumentar l'intervalu ente citoloxíes hasta 3 años.
L'estudiu esperimental de les distintes víes moleculares implicaes nel desenvolvimientu del cáncer de cérvix dexó'l desenvolvimientu de nuevos marcadores biolóxicos que podríen ameyorar considerablemente'l diagnósticu citolóxicu ya histolóxicu de les mancadures cervicales. La detección del ARN mensaxeru de E6 y E7 (VPH OncoTect®) y l'estudiu de la proteína del ciclu celular p16 son dos d'estos nuevos marcadores. Les primeres resultancies publicaes indiquen qu'estos marcadores son altamente sensibles y específicos, y dexen identificar les célules en procesu de tresformamientu cancerosu, lo que significa una gran meyora dende'l puntu de vista clínicu.
Nel casu de los homes, según la CDC, nun esiste una prueba pa determinar la infeición por VPH. Les anormalidaes xenitales son l'únicu signu visible de VPH n'homes, y pueden ser identificaes por aciu una inspeición visual del área xenital. Estes anormalidaes visibles, sicasí, son la resultancia de tipos de VPH non canceríxenos. Soluciones de vinagre fueron útiles pa indentificar «anormalidaes» faciéndoles más bultables, pero estes pruebes resultaron ser más favorables n'árees húmedes, como'l tracto xenital femenín.[3]
La CDC diz na so páxina web STD Facts-HPV Vaccine (‘fechos sobre'l STD y la vacuna contra'l VPH') que «Una prueba de VPH o una prueba pap pueden detectar si una muyer tien VPH, pero nun puede especificar el tipu de VPH que la muyer tenga».[3]
Tratamientu[editar | editar la fonte]
Anguaño nun esiste un tratamientu específicu pa la infeición por VPH. Sicasí, la infeición viral, polo xeneral, anular a sigo mesma a niveles indetectables. Acordies con el Centru pal Control y la Prevención d'Enfermedaes, el sistema inmunolóxicu del cuerpu esanicia'l VPH naturalmente dientro de dos años pal 90% de los casos.[63] Sicasí, los espertos nun tán d'alcuerdu en si'l virus esaníciase dafechu o s'amenorga a niveles indetectables, y ye difícil saber cuándo ye contaxosa.[64]
El tratamientu de les infeiciones con VPH basar na actualidá nel usu de delles cremes tópiques disponibles que la so actividá antiviral nun ye bien conocida o qu'actúen activando una respuesta inmune local contra'l virus. Nel casu de les mancadures precancerosas producíes por VPH, el tratamientu más fayadizu ye la eliminación de les zones afeutaes por aciu ciruxía. En gran parte, esti tratamientu ye eficaz porque VPH produz mancadures superficiales bien alcontraes, y los VPH nun producen infeiciones sistémiques.[44]
El DRACO (antiviral) ye una droga que ta anguaño nes primeres etapes de la investigación y puede ufiertar un tratamientu xenéricu contra'l VPH si resulta esitosu.[65]
Papilocare, ye un xel vaxinal que trata y previén les infeiciones por VPH al ameyorar el grau de epitelización del pescuezu uterín.[66]
Prevención[editar | editar la fonte]
L'usu de preservativu protexe de la infeición por VPH nun 70 % de los casos. El 30 % restante onde nun protexe deber a la esistencia de mancadures en zones ensin cubrir pol preservativu y el mal usu del mesmu.[ensin referencies]
Vacunes[editar | editar la fonte]
El 8 de xunu de 2006, la FDA aprobó Gardasil, una vacuna profiláctica contra'l VPH comercializada por Merck & Co., Inc. Los ensayos clínicos de la vacuna,[67] realizaos ente muyeres adultes con una mediana d'edá de 23, amosaron proteición contra la infeición inicial polos serotipos 16 y 18, qu'en xunto causen aproximao un 70 % de los cánceres de cérvix. Estos serotipos de VPH tamién causen tumores anorrectales tantu en muyeres como n'homes.
L'ensayu tamién amosó una eficacia del 100 % frente a infeiciones persistentes, non solo frente a les agudes. La vacuna tamién protexe contra los serotipos 6 y 11, causantes del 90 % de les verrugas xenitales. Les muyeres pueden ser vacunaes nun rangu d'edá d'ente 9 y 26 años, anque muyeres menores nun formaron parte del ensayu clínicu.
Na actualidá, amás de Gardasil, GlaxoSmithKline comercializó la vacuna Cervarix. Tanto Gardasil como Cervarix protexen contra infeiciones iniciales contra los tipos VPH 16 y 18, causantes de la mayor parte de los casos de cáncer cervical. Gardasil amás protexe contra los tipos VPH 6 y 11: estos cuatro tipos combinaos (16, 18, 6, 11) correspuenden al 90 % de los casos de cáncer cervical.[68]
La vacuna apurre pocu beneficiu a les muyeres que yá tean infestaes colos tipos VPH 16 y 18, esto ye, a la mayor parte de les muyeres sexualmente actives, una y bones les vacunes nun tienen nengún efeutu terapéuticu sobre la infeición yá esistente nin sobre les mancadures cervicales. Por esta razón, la vacuna encamiéntase principalmente a muyeres qu'entá nun empecipiaren rellaciones sexuales. La vacuna (tanto Gardasil como Cervarix) alministrar en 3 dosis a lo llargo de 6 meses con un costu d'unos 300 euros. La CDC encamienta a muyeres ente 11 y 26 años que se vacunen, anque neñes d'inclusive 9 años pueden trate beneficiaes. La efeutividá real de les vacunes p'amenorgar les tases d'incidencia y mortalidá per cáncer de pescuezu uterín ye entá desconocida.[69]
Yá que les actuales vacunes nun protexen a les muyeres frente a tolos serotipos de VPH que causen cáncer cervical, ye importante que les muyeres sigan coles pruebes de citoloxía y papanicolau, inclusive dempués de recibir la vacuna.
La vacuna tamién puede aplicase en neños de 9 a 15 años, ayuden a protexer a los neños contra ciertos cánceres y pre cánceres anales, según p'ayudar a prevenir les verrugas anales y xenitales. Estes vacunes tienen d'alministrase antes d'empezar l'actividá sexual, si yá empezó actividá sexual garantizar nun tener contautu con virus, anque tán aprobaes pa distintos grupos d'edá. La vacuna Gardasil foi aprobada pa les edaes de 9 a 26 años, y pa les edaes de 9 a 15 años. Entá nun se sabe si estes vacunes van ayudar a los neños a evitar la tresmisión del VPH a les sos pareyes. van faese estudios piloto pa verificar la eficacia de la vacuna nesti grupu d'edá. En casu de que sí ayuden, esto tamién va amenorgar el riesgu de cáncer acomuñáu al VPH ente les sos pareyes sexuales. El Advisory Committee on Immunization Practices (ACIP) of the US Centers for Disease Control and Prevention encamienta que s'alministre cualesquier de les vacunes Gardasil a los neños y a los homes nuevos. El comité encamienta que los neños ente les edaes de 11 y 12 años sían vacunaos rutinariamente. Tamién encamienta la vacuna pa los varones d'ente 13 y 21 años que nun recibieren los trés vacunes. La vacuna tamién puede alministrase a neños a una edá tan temprana como dende los 9 años y a los homes ente les edaes de 22 y 26 años. Anguaño, la Sociedá Americana Contra El Cáncer nun cunta con encamientos sobre l'usu de cualquier vacuna contra'l VPH n'homes. La evidencia que sofita l'usu de les vacunes del VPH n'homes ta revisándose y los encamientos de la Sociedá Americana Contra El Cáncer pal usu de les vacunes del VPH van actualizase. Esta información probablemente va publicase en 2016.[[70]
N'España diéronse 35 reacciones adverses graves, lo qu'inclúi situaciones como foria, dolor, síncope o error na vía d'alministración, anque namái 5 riquieron tratamientu.[71] Los trés casos más serios reportaos n'España, de dos menores que sufrieron crisis epiléptiques en siendo vacunaes, y una finada nun fueron provocaos pola vacuna, sinón por problemes de salú pre-esistentes, según el Ministeriu de Sanidá.[72] Merck, según la FDA y la CDC consideren que la vacuna ye dafechu segura y que nun hai rellación de causa-efeuto.[73] Nun contién mercuriu, timerosal nin virus atenuáus (solu virus muertos). Merck & Co., Inc, el manufacturador de Gardasil, sigue coles pruebes a muyeres que recibieron la vacuna pa determinar la so eficacia sobre un periodu de vida.
Tanto homes como muyeres son portadores del VPH. Pa erradicar la enfermedá, eventualmente los homes tendríen que ser vacunaos. Lo que ye güei tánse llevando a cabo estudio pa determinar la eficiencia de vacunar neños varones cola vacuna actual.[74] Na mayoría de los países, les vacunes aprobáronse namái pa usu femenín, pero en países como Estaos Xuníos y el Reinu Xuníu aprobáronse tamién pa usu masculín.
Preservativos[editar | editar la fonte]
El Centers for Disease Control and Prevention (Centru pal Control y Prevención d'Enfermedaes, d'Estaos Xuníos) afirma que «anque nun se conoz esautamente l'efeutu de los preservativos na prevención de la infeición por VPH, l'usu de preservativu acomuñóse con una tasa más baxa de cáncer de cérvix, enfermedá en direuta rellación col VPH».[75]
Acordies con Marcus Steiner y Willard Cates nel New England Journal of Medicine, «la proteición qu'ufierten los preservativos nun puede ser cuantificada esautamente».[76] Sicasí, nun estudiu nel mesmu exemplar,[77] de 82 muyeres universitaries siguíes na práctica clínica habitual mientres 8 meses, la incidencia de VPH xenital foi 37,8 por cada 100 pacientes/añu ente les muyeres que les sos pareyes emplegaben preservativu en toles sos rellaciones sexuales, frente a 89,3 por cada 100 pacientes/añu naquelles que les sos pareyes emplegaben preservativu en menos del 5 % de les rellaciones. Los investigadores concluyeron que «ente muyeres qu'empiecen a ser sexualmente actives, l'usu constante del preservativu nes sos rellaciones poles sos pareyes paez ser qu'amenorga'l riesgu d'infeición por VPH cervical y vulvovaginal».
Otros estudios suxurieron que l'usu regular del condón puede llindar efeutivamente la insistencia y esparcimientu de VPH escontra otres árees xenitales n'individuos yá infestaos.[78][79]
L'usu del condón puede amenorgar el riesgu qu'individuos infestaos va desenvolver escontra cáncer cervical o desenvolvimientu d'anormalidaes xenitales. Planned Parenthood (planificación familiar), encamienta l'usu del condón col fin de prevenir el riesgu d'andada de VPH.[80]
Bibliografía[editar | editar la fonte]
- Pimenta, JM (2013 Nov 21). «Estimate of the global burden of cervical adenocarcinoma and potential impact of prophylactic human papillomavirus vaccination». BMC Cancer 13: páxs. 553. doi:. PMID 24261839. PMC 3871005. http://www.biomedcentral.com/1471-2407/13/553.
Referencies[editar | editar la fonte]
- ↑ http://www.facmed.unam.mx/deptos/microbiologia/virologia/infeiciones-transmision-sexual.html
- ↑ «Virus del papiloma humanu. Situación actual, vacunes y perspectives del so usu». Comisión de Salú Pública/Conseyu Interterritorial del Sistema Nacional de Salú (febreru de 2007). Archiváu dende l'orixinal, el 3 de mayu de 2011.
- ↑ 3,0 3,1 3,2 3,3 «Infeición xenital por VPH - CDC Fact Sheet n'español». Centers for Disease Control and Prevention (CDC) (24 d'ochobre de 2008). Consultáu'l 25 de xineru de 2010.
- ↑ Schiffman M, Castle PE (August 2003). «Human papillomavirus: epidemiology and public health». Archives of Pathology & Laboratory Medicine 127 (8): páxs. 930-934. PMID 12873163. http://journals.allenpress.com/jrnlserv/?request=get-abstract&issn=0003-9985&volume=127&page=930. Consultáu'l 18 de mayu de 2009.
- ↑ Walboomers JM, Jacobs MV, Manes MM (1999). «Human papillomavirus is a necessary cause of invasive cervical cancer worldwide». J. Pathol. 189 (1): páxs. 12-19. doi:. PMID 10451482.
- ↑ «Characterization of HPV and host genome interactions in primary head and neck cancers». PNAS 111 (43): páxs. 15544-15549. 28 d'ochobre de 2014. doi:.
- ↑ Goldstein MA, Goodman A, del Carmen MG, Wilbur DC (March 2009). «Case records of the Massachusetts General Hospital. Case 10-2009. A 23-year-old woman with an abnormal papanicolaou smear». N. Engl. J. Med. 360 (13): páxs. 1337-1344. doi:. PMID 19321871. PMID 19321871
- ↑ 8,0 8,1 Kahn JA (July 2009). «HPV vaccination for the prevention of cervical intraepithelial neoplasia». N. Engl. J. Med. 361 (3): páxs. 271-278. doi:. PMID 19605832. PMID 19605832
- ↑ «NCCC National Cervical Cancer Coalition». Consultáu'l 1 de xunetu de 2008.
- ↑ Lowy DR, Schiller JT (2006). «Prophylactic human papillomavirus vaccines». J. Clin. Invest. 116 (5): páxs. 1167-1173. doi:. PMID 16670757.
- ↑ H. Zur Hausen, y Y. M. de Villiers: «Human papillomaviruses», en Annu Rev Microbiol, 48: páxs. 427-447, 1994.
- ↑ «papiloma humanu-hpv/ Información sobre'l Virus del papiloma humanu». Consultáu'l 25 de marzu de 2015.
- ↑ Antonsson A, Forslund O, Ekberg H, Sterner G, Hansson BG (2000). «La ubicuidá ya imprecisa diversidá xenómica de los papilomavirus humanos cutaneos suxuren un comensalismo natural d'esos virus». J. Virol. 74 (24): páxs. 11636-41. PMID 11090162.
- ↑ Schiffman M, Castle PE (2005). «La promesa de prevención global del cáncer cervical». N. Engl. J. Med. 353 (20): páxs. 2101-4. doi:. PMID 16291978.
- ↑ Cohen J (2005). «Salú Pública. Altes esperances y dilemes con una vacuna del cáncer cervical». Science 308 (5722): páxs. 618-21. doi:. PMID 15860602.
- ↑ 16,0 16,1 16,2 Baseman JG, Koutsky EL títulu=The epidemiology of human papillomavirus infections (2005). J. Clin. Virol. 32 Suppl 1: páxs. S16-24. doi:. PMID 15753008. Nota: na páx. S17 los autores señalen «Sobremanera, estos estudios d'ADN, combinaos con midíes de anicuerpos específicos contra los antígenos cápsidos de VPH, amuesen que más del 50 % de les muyeres sexualmente actives fueron infestaes por unu o más tipos de VPH xenital en dalgún momentu».
- ↑ Noel J, Lespagnard L, Fayt I, Verhest A, Dargent J (2001). «Evidencia d'infeición con VPH, pero con falta del virus de Epstein-Barr en linfoepitelioma (asemeyáu al carcinoma de cervix uterín: reporte de dos casos y revisión de lliteratura». Hum. Pathol. 32 (1): páxs. 135-8. PMID 11172309.
- ↑ Edwards QT, Saunders-Goldson S, Morgan PD, Maradiegue A, Macri C (2005). «Neoplasia intraepitelial vulvar: variaos signos y síntomes: qué precisa Ud. saber». Advance for nurse practitioners 13 (3): páxs. 49-52. PMID 15777042.
- ↑ Bolt J, Vo QN, Kim WJ, McWhorter AJ, Thomson J, Hagensee.ñk,ME, Friedlander P, Brown KD, Gilbert J (2005). «El camín ATM/p53 comúnmente apuntáu pa inactivar carcinoma de célules escamoses de cabeza y pescuezu (SCCHN) por múltiples mecanismos moleculares». Oral Oncol. 41 (10): páxs. 1013-20. PMID 16139561.
- ↑ 20,0 20,1 20,2 «STD Facts - VPH Vaccine» (1 d'agostu de 2006). Consultáu'l 17 d'agostu de 2007.
- ↑ Sinal SH, Woods CR (October 2005). «Human papillomavirus infections of the xenital and respiratory tracts in young children». Semin Pediatr Infect Dis 16 (4): páxs. 306-316. doi:. PMID 16210110.
- ↑ 22,0 22,1 22,2 22,3 Sinal SH, Woods CR (2005). «Infeiciones de papilomavirus humanu en tracto xenital y respiratoriu de nueves». Seminars in pediatric infectious diseases 16 (4): páxs. 306-16. doi:. PMID 16210110.
- ↑ 23,0 23,1 23,2 Dunne EF, Unger ER, Sternberg M, et al títulu=Prevalencia de la infeición a VPH ente muyeres d'Estaos Xuníos (2007). JAMA 297 (8): páxs. 813-9. doi:. PMID 17327523.
- ↑ Hillard Weinstock, Stuart Berman and Willard Cates, Jr. (xineru/febreru 2004). «Sexually Transmitted Diseases Among American Youth: Incidence and Prevalence Estimates, 2000». Perspectives on Sexual and Reproductive Health 36 (1): p. 6. doi:. PMID 14982671. http://www.guttmacher.org/pubs/journals/3600604.html.
- ↑ «American Social Health Association - HPV Resource Center». Archiváu dende l'orixinal, el 18 de xunetu de 2007. Consultáu'l 17 d'agostu de 2007.
- ↑ Revzina NV, Diclemente RJ (2005). «Prevalencia ya incidencia de la infeición por papilomavirus humanu en muyeres n'Estaos Xuníos: una revisión sistemática». International journal of STD & AIDS 16 (8): páxs. 528-37. doi:. PMID 16105186. «The prevalence of HPV reported in the assessed studies ranged from 14 % to more than 90 %».
- ↑ McCullough, Marie (28 de febreru 2007). Races de virus de cáncer más rares que les primeres estimaciones. The Philadelphia Inquirer. http://www.philly.com/mld/inquirer/living/health/16798039.htm. Consultáu'l 2 de marzu de 2007.
- ↑ Brown, David (28 de febreru 2007). Los estudios atopen a más muyeres de esperar con VPH. San Francisco Chronicle. http://sfgate.com/cgi-bin/article.cgi?f=/c/a/2007/02/28/MNGOCOCAF61.DTL. Consultáu'l 2 de marzu de 2007. (publicáu orixinalmente nel Washington Post como «More american women have HPV than previously thought»)
- ↑ 29,0 29,1 Kumar, MBBS, MD, FRCPath, V.; Abul K. Abbas, MBBS, Nelson Fausto, MD and Jon Aster, MD (2009). «Cervix: premalignant and malignant neoplasms», Saunders (Elsevier): Robbins & Cotran Pathologic Basis of Disease, 8th. ISBN 978-1-4160-3121-5.
- ↑ 30,0 30,1 «Fechos estadísticos ente VPH y homes». Consultáu'l 17 d'agostu de 2007.
- ↑ Frisch M, Smith Y, Grulich A, Johansen C (2003). «Cáncer nuna cohorte poblacional d'homes y muyeres con pareyes rexistraes homosexuales». Am. J. Epidemiol. 157 (11): páxs. 966-72. PMID 12777359. http://171.66.121.65/cgi/content/full/157/11/966. «Sicasí, el riesgu de carcinoma anal invasivo escamosu, que se cree ye causáu por ciertos tipos de papilomavirus humanos sexualmente tresmitíos, notablemente'l tipu 16, alzóse significativamente (31 vegaes) a una incidenca cruda del 25,6 cada 100 000 persones/añu».
- ↑ Dunne EF, Nielson CM, Stone KM, Markowitz -Y, Giuliano AR (2006). «Prevalencia de la infeición por VPH ente homes: revisión sistemática de la lliteratura». J. Infect. Dis. 194 (8): páxs. 1044-57. doi:. PMID 16991079.
- ↑ «Qué precisa saber l'home del VPH». Consultáu'l 4 d'abril de 2007. «Nun hai nengún test de detección de VPH n'homes aprobáu pola FDA. Esto ye por cuenta de que nun se desenvolvió entá una manera efeutivo y fácil de colectar una muestra de célules masculines xenitales de la piel, que detectaría'l VPH.»
- ↑ {{Cita llibru Buck HW (2005). Xenital warts. Online version of Clinical Evidence (14): 1-13. Author Robin Parks, MS Editor Kathleen M. Ariss, MS Associate Editor Pat Truman Primary Medical Reviewer Joy Melnikow, MD, MPH - Family Medicine Specialist Medical Reviewer Jeanne Marrazzo, MD, MPH - Infectious Disease Última actualización 17 agostu de 2006}}
- ↑ «WebMD». Consultáu'l 17 d'agostu de 2007.
- ↑ Planned Parenthood «In fact, the lifetime risk for contracting HPV is at least 50 percent for all sexually active women and men, and, it is estimated that, by the age of 50, at least 80 percent of women will have acquired sexually transmitted HPV (CDC, 2004; CDC, 2006)».
- ↑ Medical News Today
- ↑ Dunne EF, Unger ER, Sternberg M (February 2007). «Prevalence of HPV infection among females in the United States». JAMA : the journal of the American Medical Association 297 (8): páxs. 813-819. doi:. PMID 17327523.
- ↑ «What Are the Key Statistics About Cervical Cancer?». American Cancer Society (28 d'ochobre de 2009). Archiváu dende l'orixinal, el 27 d'ochobre de 2009. Consultáu'l 4 d'avientu de 2009.
- ↑ Human papillomavirus (HPV) and cervical cancer. WHO, xunu 2016.
- ↑ "What is HPV?". CDC. 28 avientu 2015.
- ↑ Human Papillomavirus (HPV) Questions and Answers. CDC. 28 d'avientu 2015.
- ↑ Chouhy D, Bolatti EM, Perez GR, Giri AA (2013) Analysis of the genetic diversity and phylogenetic relationships of putative human papillomavirus types. J Xen Virol
- ↑ 44,0 44,1 44,2 44,3 44,4 44,5 44,6 44,7 Acheson, Nicholas H. (2007). «Ch.11 Papillomaviruses», Fundamentals of Molecular Virology, 1st, John Wiley & Sons Inc. ISBN 0-471-35151-2.
- ↑ 45,0 45,1 Kumar, Vinay; Abbas, Abul K.; Fausto, Nelson; Mitchell, Richard (2007). «Chapter 19 The Female Xenital System and Breast», Robbins Basic Pathology, 8, Philadelphia: Saunders. ISBN 1-4160-2973-7.
- ↑ 46,0 46,1 Muñoza N, Castellsaguéb X, Berrington de Gonzálezc A, Gissmann L (2006). «Chapter 1: HPV in the etiology of human cancer». Vaccine 24 (3): páxs. S1-S10. doi:. PMID 16949995.
- ↑ Greer CE, Wheeler CM, Ladner MB, et al títulu=Distribución de tipu de papilomavirus humanu (VPH), y respuesta serológica a partícules de virus VPH tipu 6 en pacientes con verrugas xenitales (1995). J. Clin. Microbiol. 33 (8): páxs. 2058-63. PMID 7559948.
- ↑ Gearheart PA, Randall TC, Buckley RM Jr. «Papilomavirus humanu». eMedicine.
- ↑ 49,0 49,1 Parkin DM (2006). «The global health burden of infection-associated cancers in the year 2002». Int. J. Cancer 118 (12): páxs. 3030-44. doi:. PMID 16404738.
- ↑ Walboomers JM, Jacobs MV, Manes MM, et al títulu=El papilomavirus humanu ye una causa necesaria p'arrobinar el cáncer cervical invasivo, mundialmente (1999). J. Pathol. 189 (1): páxs. 12-9. doi:. PMID 10451482.
- ↑ Enrique Aguirre Cabanes afayó, en 1976, el papel del VPH nel cáncer cervical
- ↑ 52,0 52,1 D'Souza G, Kreimer AR, Viscidi R, et al títulu=Case-control study of human papillomavirus and oropharyngeal cancer (2007). N. Engl. J. Med. 356 (19): páxs. 1944-56. doi:. PMID 17494927. http://content.nejm.org/cgi/content/full/356/19/1944.
- ↑ «Characterization of HPV and host genome interactions in primary head and neck cancer». PNAS 111 (43): páxs. 15544-15549. 28 d'ochobre de 2014. doi:.
- ↑ Characterization of HPV and host genome interactions in primary head and neck cancers. doi:.
- ↑ Greenblatt R.J. 2005. Virus del papiloma humanu: enfermedaes, diagnosis, y posible vacuna. Clinical Microbiology Newsletter, 27(18), 139-145. Resume disponible.
- ↑ Gillison ML, Koch WM, Capone RB, et al títulu=Evidencia d'una asociación causal ente'l virus del papiloma humanu y los cánceres de cabeza y pescuezu (2000). J. Natl. Cancer Inst. 92 (9): páxs. 709-20. PMID 10793107.
- ↑ Gillison ML (2006). «Virus del papiloma humanu y prognosis de carcinoma orofaríngeo de célules escamoses: implicaciones n'estudios clínicos de cánceres de cabeza y pescuezu». J. Clin. Oncol. 24 (36): páxs. 5623-5. doi:. PMID 17179099.
- ↑ Wu R, Sun S, Steinberg BM (2003). «Requerimientu de l'activación de STAT3 pa la diferenciación d'epiteliu mucoso estratificado escamosu». Mol. Med. 9 (3-4): páxs. 77-84. PMID 12865943.
- ↑ Moore CE, Wiatrak BJ, McClatchey KD, et al títulu=Tipos d'altu riesgu del papilomavirus humanu y carcinoma de célules escamoses en pacientes con papilomes respiratories (1999). Otolaryngology—head and neck surgery: Official Journal of American Academy of Otolaryngology-Head and Neck Surgery 120 (5): páxs. 698-705. doi:. PMID 10229596.
- ↑ «MSD - Virus del papiloma humanu». Consultáu'l 2009.
- ↑ [1], J Inflamm 2007;4.
- ↑ Chin-Hong PV, Vittinghoff Y, Cranston RD, et al títulu=Prevalencia rellacionada cola edá de precursores de cáncer anal n'homes homosexuales: los estudios ESQUICE (2005). J. Natl. Cancer Inst. 97 (12): páxs. 896-905. doi:. PMID 15956651.
- ↑ Centro pal Control y la Prevención d'Enfermedad. «CDC, Human Papillomavirus (HPV)» (inglés). Consultáu'l 22 d'avientu de 2014. «¿Cuálos son los signos, síntomes y posibles consecuencies pa la salú del VPH?»
- ↑ Gilbert LK, Alexander L, Grosshans JF, Jolley L. «"Respondiendo a les entrugues más frecuentes sobre'l VPH"» (inglés). Sexually Transmitted Diseases páxs. 193-4. doi:10.1097/00007435-200303000-00002. Consultáu'l 22 d'avientu de 2014. «(5) “Will I always have HPV?” A healthy immune system suppresses the virus. It is difficult to predict when HPV is no longer contagious. Experts disagree on whether the virus is eliminated from the body or whether it is reduced to undetectable levels.»
- ↑ Lincoln Laboratory, Massachusetts Institute of Technology. «MIT Lincoln Laboratory researchers develop a technique to cure a broad range of viruses» (inglés). Consultáu'l 22 d'avientu de 2014. «DRACO selectively induces apoptosis, or cell suicide, in cells containing any viral dsRNA, rapidly killing infected cells without harming uninfected cells.»
- ↑ (en castellanu) resultancies-de-un estudiu-con-el xel-papilocare-sobre-manques-del-vph Procare Health presenta los resultaos d'un estudiu col xel Papilocare sobre manques del VPH. http://www.immedicohospitalario.es/noticia/10969/procare-health-presenta-les resultancies-de-un estudiu-con-el xel-papilocare-sobre-manques-del-vph. Consultáu'l 10 d'ochobre de 2017.
- ↑ Harper DM, Franco EL, Wheeler CM, et al títulu=Eficacia sustentable de 4,5 años d'una particular vacuna bivalente L1 virus- contra los tipos 16 y 18 del papillomavirus humanu: siguíu d'un ensayu de control aleatorizado (2006). Lancet 367 (9518): páxs. 1247-55. doi:. PMID 16631880.
- ↑ «Vacunes contra VPH» (25 de xineru de 2010). Consultáu'l 25 de xineru de 2010.
- ↑ Casado Buesa MI, García Hernández L, González Enríquez J, Imaz Ilesia I, Rubio González B, Zegarra Salas P. Evaluación económica de la introducción de la vacuna contra VPH n'España pa la prevención del cáncer de pescuezu uterín. Informe Públicu d'Evaluación de Teunoloxíes Sanitaries IPE 2012/69. Madrid: Axencia d'Evaluación de Teunoloxíes Sanitaries; avientu de 2012. N.I.P.O. en llinia: 725–12–053–X
- ↑ «papiloma humanu-vph-cancer-y-la vacuna-contra-el-vph-entrugues-frecuentes-who-should-get-hpv-vaccines ¿Quién tien de vacunase contra'l VPH y cuándo?». Consultáu'l 20 de xineru de 2016.
- ↑ «Decenes de reacciones a la vacuna del papiloma» (13 de febreru de 2009). Consultáu'l 5 de febreru de 2010.
- ↑ «Revisión del Programa de Vacunación frente al Virus del Papiloma Humanu n'España».
- ↑ «Seguridad de la vacuna Gardasil» (28 de xunetu de 2008). Consultáu'l 25 de xineru de 2010.
- ↑ «Cervical cancer vaccine approved». WebMD. Consultáu'l 17 d'agostu de 2007.
- ↑ «Cáncer cervical». Consultáu'l 25 de xineru de 2010.
- ↑ Markus J. Steiner and Willard Cates, Jr. (2006). «Condoms and Sexually-Transmitted Infections». N. Engl. J. Med. 354 (25): páxs. 2642-3.[2]
- ↑ Winer RL, Hughes JP, Feng Q, et al títulu=Condom use and the risk of xenital human papillomavirus infection in young women (2006). N. Engl. J. Med. 354 (25): páxs. 2645-54. doi:. PMID 16790697.[Free online]
- ↑ Moscicki AB (2005). «Impact of HPV infection in adolescent populations». The Journal of adolescent health : official publication of the Society for Adolescent Medicine 37 (6 Suppl): páxs. S3-9. PMID 16310138.
- ↑ Bleeker MC, Berkhof J, Hogewoning CJ, et al títulu=HPV type concordance in sexual couples determines the effect of condoms on regression of flat penile lesions (2005). Br. J. Cancer 92 (8): páxs. 1388-92. doi:. PMID 15812547.
- ↑ «Planned Parenthood - HPV». Consultáu'l 17 d'agostu de 2007.
Enllaces esternos[editar | editar la fonte]
- En MedlinePlus hai más información sobre papiloma humanu Virus del papiloma humanu
- CDC: Enllaz cola fueya d'información sobre la infeición xenital por VPH n'español
- ICO Information Centre on HPV and Cancer
| Wikispecies tien un artículu sobre Virus del papiloma humanu. |
